Fig 1. Vacina contra o HPV é segura, eficaz e está disponível no SUS de forma gratuita. Crédito: KTStock/iStock
Esse texto é fruto de uma chamada de artigos exclusiva para participantes da “Oficina de Jornalismo de Ciência e Saúde para Comunicadores Populares”, realizada em 19 de agosto de 2023 no Museu da Vida Fiocruz, Rio de Janeiro (RJ).
Desinformação prejudica o uso da vacina contra o HPV na redução dos casos de câncer de colo de útero e das lesões relacionadas ao vírus
Você já ouviu falar que certos vírus podem causar câncer? De fato, alguns tipos de tumor podem estar associados à presença desses agentes infecciosos. A infecção pelo Papilomavírus humano (HPV), por exemplo, é a principal causa do câncer de colo de útero. Também chamado de câncer cervical, este é o terceiro tipo mais comum entre pessoas com útero na América Latina e Caribe, segundo dados da Organização Pan-Americana da Saúde (OPAS). Mas sabia que existe uma vacina contra o HPV que é fundamental na prevenção?
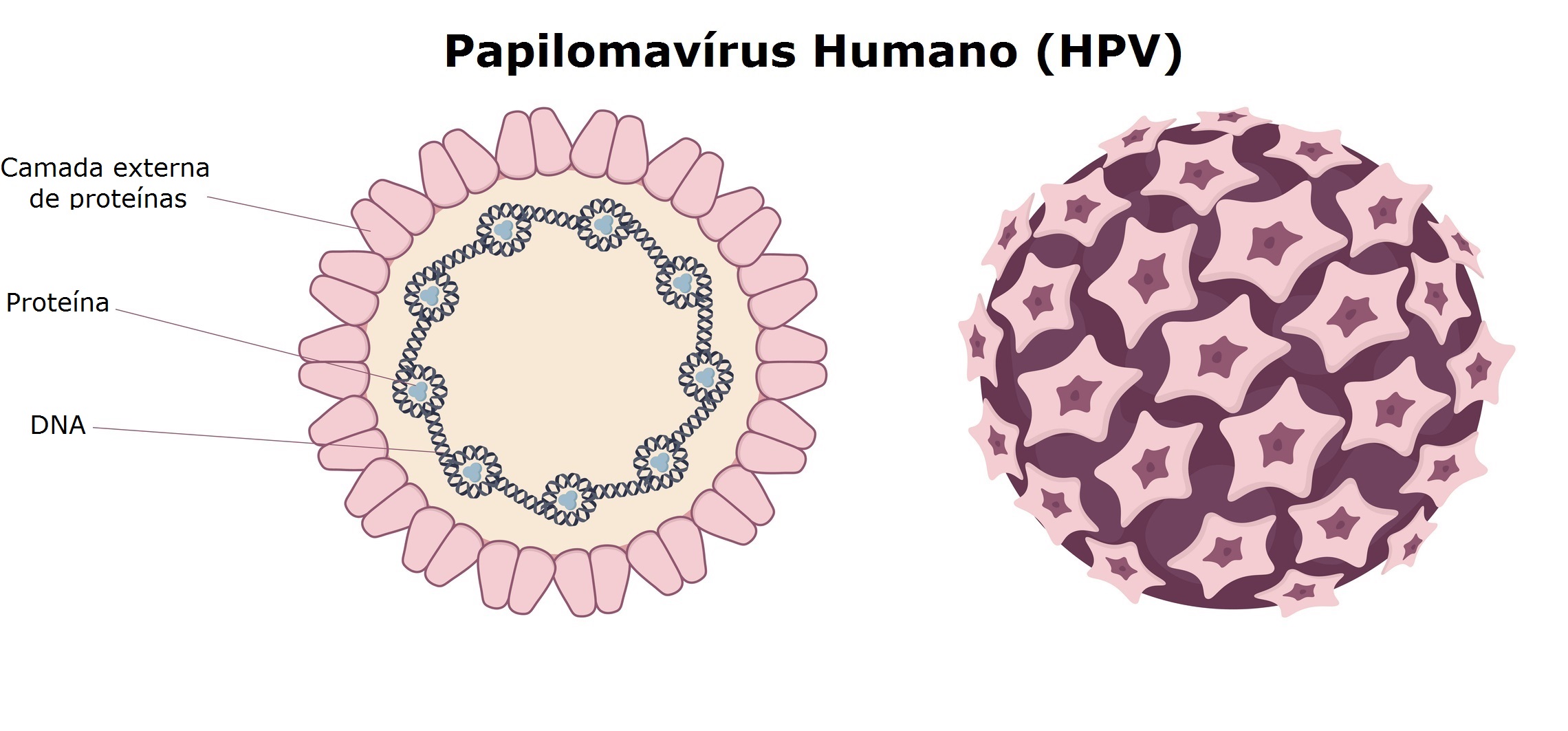
Fig 2. A estrutura do vírus do HPV. Crédito: Olha Pohrebniak/iStock (modificado por InVivo)
Vacina contra o HPV é gratuita e está disponível no SUS
A transmissão do HPV acontece pelo contato direto da pele ou mucosa infectada, principalmente durante atividade sexual. A vacinação é a principal forma de prevenção. Desde 2014, está disponível no Sistema Único de Saúde (SUS), podendo ser encontrada nos postos de saúde de todo o país.
A vacina que protege contra o HPV faz parte do Programa Nacional de Imunizações (PNI)e é distribuída de forma gratuita para meninas e meninos de 9 a 14 anos de idade (duas doses). O PNI também disponibiliza a vacina para pessoas com idades entre 9 e 45 anos, vivendo com HIV/aids, que foram submetidas a transplantes e pacientes oncológicos (três doses). O Calendário Nacional de Vacinação está disponível no site do Ministério da Saúde.
Mesmo quem não faz parte desses grupos pode ter acesso à vacina contra o HPV na rede privada de saúde. A médica pesquisadora Emília Jalil, do Instituto Nacional de Infectologia Evandro Chagas (INI/Fiocruz), lembra, no entanto, que gestantes, pessoas que apresentam reações excessivas aos componentes da vacina, isto é, com hipersensibilidade, e aqueles que estão em fase aguda de uma doença não devem fazer uso da dela.

Fig 3. O Ministério da Saúde recomenda que meninas e meninos, com idades entre 9 e 14 anos, recebam duas doses da vacina contra o HPV, com intervalo de seis meses. Crédito: Ministério da Saúde (Julia Prado/MS)/Flickr
Queda na cobertura vacinal preocupa
Apesar da vacina contra o HPV ser eficaz, segura e estar disponível de forma gratuita no SUS, a queda na cobertura vacinal causa preocupação. Em 2019, 87,08% das meninas brasileiras na faixa etária indicada pelo PNI receberam a primeira dose da vacina . Em 2022, o número caiu para 75,81%. Entre os meninos, também houve uma redução na adesão: a cobertura vacinal caiu de 61,55% em 2019 para 52,16% em 2022. As informações são do Ministério da Saúde.
Para a especialista do INI/Fiocruz, a maior barreira para a ampliação da cobertura vacinal é a desinformação. “A redução do câncer de colo de útero, assim como das lesões relacionadas ao HPV de maneira geral, depende de ampla cobertura da vacina em termos populacionais. A disseminação de fake news (notícias falsas) é um fator que vai contra esse objetivo”, pontua em entrevista ao InVivo.
Ela reforça a vacinação precoce como principal forma de prevenção, preferencialmente antes do início da vida sexual. “Como a transmissão se dá por contato direto, o uso de preservativos pode reduzir o risco de transmissão ao diminuir o contato pele-a-pele, mas não protege totalmente”, explica.
Estimativas do Instituto Nacional de Câncer (INCA) apontam que, entre 2023 e 2025, mais de 17 mil novos casos de câncer do colo útero serão registrados a cada ano no país. O alto número de casos, segundo Jalil, demonstra que ainda há muito a avançar na prevenção. “Seja por meio da prevenção primária, com a ampliação da cobertura da vacina contra o HPV, oferecida gratuitamente pelo SUS, seja pelo rastreamento das lesões pré-câncer e câncer de colo de útero”, afirma.
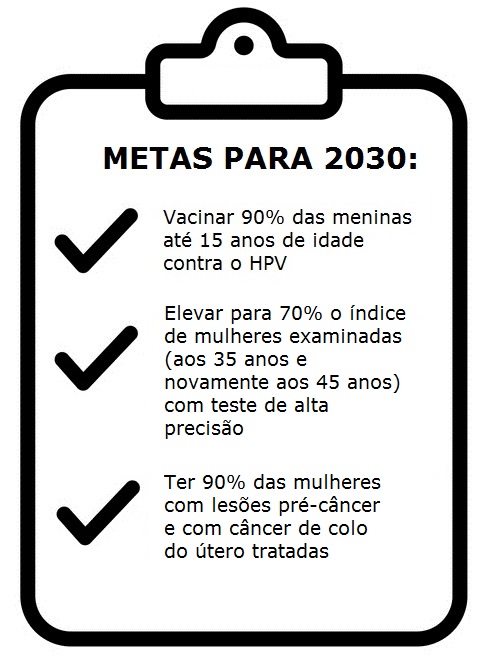
Fig 4. Iniciativa da Organização Mundial da Saúde (OMS) para eliminação do câncer de colo de útero propõe alcançar estas metas até 2030. O Brasil também aderiu ao plano. Crédito: Passatic/iStock (modificado por InVivo).
HPV para além do câncer de colo do útero
Há mais de 200 tipos de HPV, aproximadamente 40 afetam a região do ânus, vagina e pênis. Estes são divididos entre tipos que podem ou não causar câncer. “A distribuição dos tipos depende da região e população estudadas. De modo geral, os tipos não oncogênicos (que não causam câncer) mais comuns, responsáveis pelas verrugas genitais, são o 6 e 11. Enquanto os tipos oncogênicos mais comuns são o 16 e 18”, explica a especialista.
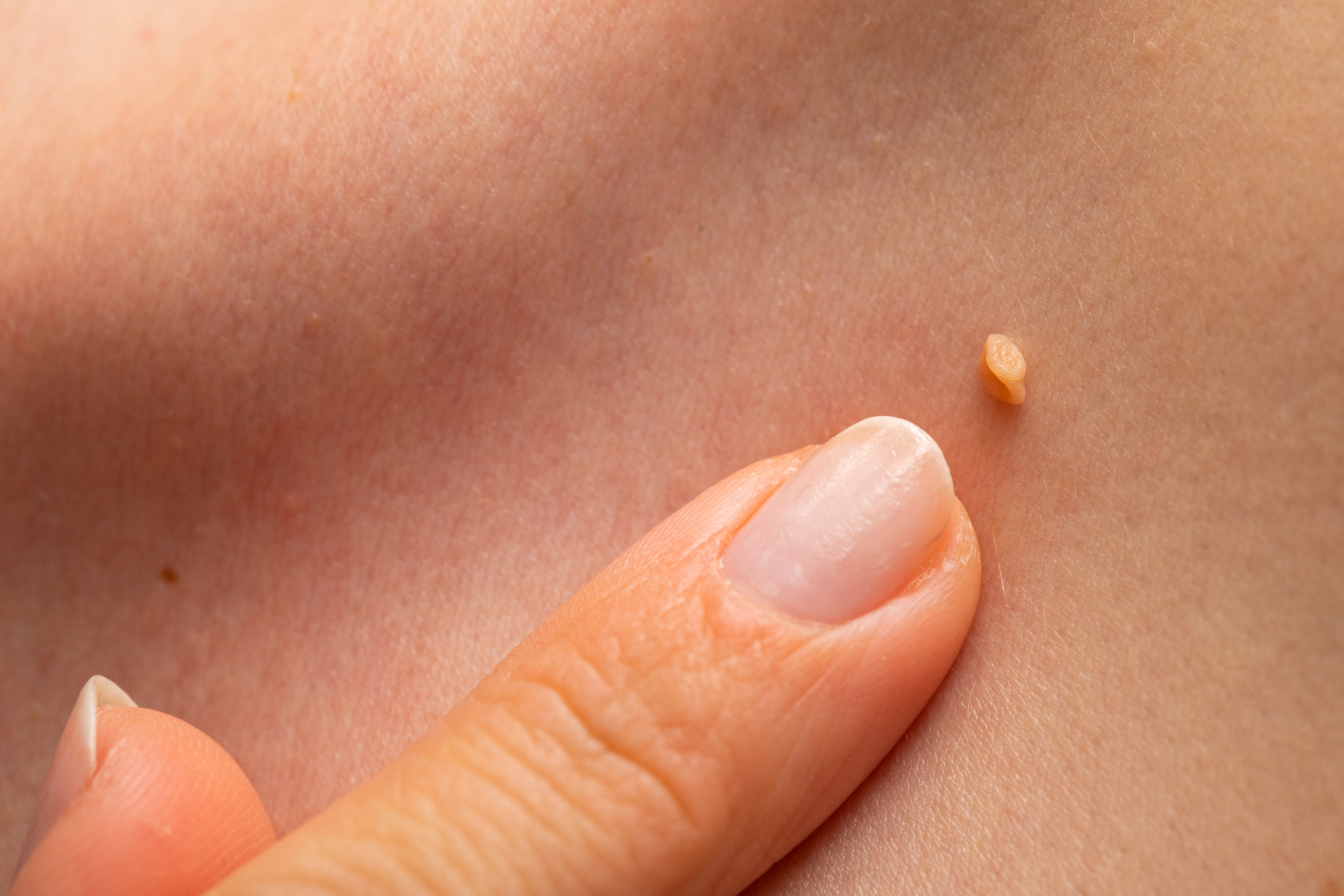
Fig 5. O HPV também pode causar verrugas na pele e mucosas. Crédito: Ocskaymark/iStock
Sete em cada dez casos de câncer de colo de útero são causados pelo HPV. Além do câncer cervical, o HPV também pode causar outros tipos de câncer, entre eles, de pudendo feminino (vulva), vagina, pênis e ânus, de cabeça e de pescoço, enumera a pesquisadora Emília Jalil.
Uma pesquisa da Organização Mundial de Saúde (OMS) mostra que quase um em cada três homens com mais de 15 anos de idade está infectado com pelo menos um tipo de HPV genital e um em cada cinco está infectado com um ou mais tipos de HPV conhecidos como de alto risco ou capazes de causar câncer. O artigo é de setembro de 2023 e foi publicado na revista The Lancet Global Health.
Os números da OMS chamam atenção para a elevada prevalência de HPV em todo o mundo. Para Emília Jalil, a pesquisa corrobora a importância dos homens na dinâmica desta infecção. “Meninos e homens devem ser incluídos no planejamento de estratégias de prevenção aos cânceres relacionados ao HPV, incluindo o câncer de colo de útero”, pontua.
Como saber se tenho HPV?
Como o HPV é um vírus, a única forma de detectar sua presença no organismo é por meio de exames que podem identificar o DNA do vírus. Um deles é o PCR (reação em cadeia da polimerase). Entretanto, a simples identificação do HPV não significa que a pessoa tem ou terá câncer. De acordo com a pesquisadora do INI/Fiocruz, a maior parte das pessoas com HPV sequer sabe que tem o vírus e não desenvolve lesões. “As alterações causadas pelo HPV podem ser identificadas por meio do exame clínico e preventivo ginecológico, conforme as recomendações do Ministério da Saúde”, finaliza.

Fig 6. A reação em cadeia da polimerase (PCR) é um dos exames usados para detectar a presença do HPV no organismo. Crédito: cottonbro studio/Pexels
Saiba mais:
Precisamos falar sobre sexo e ISTs
Fontes consultadas:
Organização Pan-Americana da Saúde (OPAS). https://www.paho.org/pt. Acesso: 10 jan 2024
Brasil, Ministério da Saúde. https://www.gov.br/saude/pt-br. Acesso: 10 jan 2024
Brasil, Ministério da Saúde. Instituto Nacional de Câncer – INCA. Incidência. Disponível em: https://www.gov.br/inca/pt-br/assuntos/gestor-e-profissional-de-saude/controle-do-cancer-do-colo-do-utero/dados-e-numeros/incidencia. Atualização: 28 nov 2023. Acesso: 10 jan 2024
Bruni L, Albero G, Rowley J, et al. Global and regional estimates of genital human papillomavirus prevalence among men: A systematic review and meta-analysis. The Lancet Global Health. 2023;11(9). doi:10.1016/s2214-109x(23)00305-4
Lisboa, Vinícius. Baixa cobertura vacinal contra HPV favorece casos de câncer. Agência Brasil. Disponível em: https://agenciabrasil.ebc.com.br/saude/noticia/2023-03/baixa-cobertura-vacinal-contra-hpv-favorece-casos-de-cancer. Publicação: 06 mar 2023. Acesso: 10 jan 2024
Por Thayná de Souza
Data Publicação: 26/03/2024
- Comunicadores Populares InVivo
- desinformação
- ISTs
- saúde da mulher
- sexualidade
Tags Relacionadas:

